Основные функции поджелудочной железы?
Поджелудочная железа – имеющий дольчатое строение орган, большая часть клеток которого вырабатывают содержащий щелочи и пищеварительные ферменты панкреатический сок, который через специальный проток попадает в тонкую кишку, в просвете которой обеспечивает переваривание белков, жиров и углеводов.
Меньшая часть клеток синтезирует гомоны, регулирующие обмен углеводов в организме (инсулин и глюкагон), а также работу других органов и систем (соматостатин). Инсулин облегчает поступление глюкозы в клетку, тем самым, снижая его уровень в крови, тогда как глюкагон обладает противоположным по отношению к инсулину эффектом. Соматостатин подавляет продукцию гипофизом гормона роста, а также секреторную и двигательную активность органов пищеварительного тракта, печени и поджелудочной железы. Клетки, которые вырабатывают панкреатический сок, носят название ацинарных или секреторных, тогда как гормон-образующие клетки называются эндокринными или экскреторными.
Наиболее часто в поджелудочной железе развивается воспалительный процесс, который может иметь как острое, так и хроническое течение, соответственно, острый и хронический панкреатит.
Факторы риска
К факторами риска развития воспаления в поджелудочной железе принято относить наследственную предрасположенность, нарушения обмена веществ (повышение содержания в крови жиров, или гиперлипидемия, ожирение, как одно из проявлений нарушений жирового обмена), злоупотребление алкоголем, курение, сопутствующие заболевания органов пищеварения, в первую очередь, желчного пузыря и желчевыводящих путей, инфекции (вирусная, бактериальная глистная), длительный прием лекарственных препаратов, прежде всего гормонов (кортикостероидов, эстрогенов) и некоторых антибиотиков (тетрациклинов), аутоиммунные заболевания.
Большинство специалистов считают, что основным этиологическим (вызывающим заболевание) фактором (70% всех случаев) острого и хронического панкреатита является алкоголь. Около 10% случаев панкреатита вызвано различными заболеваниями и состояниями, характеризующимися нарушением оттока панкреатического сока (опухоли, повреждения, фиброз, или чрезмерное разрастание рубцовой ткани, как в самой поджелудочной железе, так и в близлежащих органах, желчнокаменная болезнь с закупоркой общего желчного протока), ячеистый фиброз (наследственно обусловленное заболевание), нарушения жирового обмена и повышение функции паращитовидных желез, возрастные (инволютивные) изменения органа. У 20% пациентов установить причину развития панкреатита не удается.
Основные механизмы возникновения воспаления в поджелудочной железе
Поскольку клетки, образующие панкреатический сок, составляют основную массу ткани поджелудочной железы, именно их повреждение и определяет характер и особенности течения воспаления в органе.
В результате воздействия этиологического фактора развивается повреждение прежде всего секретирующих пищеварительный сок ацинарных клеток поджелудочной железы.
В ответ на это повреждение усиливается процесс образования соединительной (рубцовой) ткани и кальцификатов (участков рубцовой ткани содержащий кальций, входивший в состав панкреатического сока), которые сами по себе могут затруднить отток сока поджелудочной железы и усилить повреждение ацинарных клеток. Еще больше осложняют ситуацию образующиеся вследствие изменения свойств панкреатического сока внутрипротоковые белковые «пробки» и конкременты (камни).
Они способствуют попаданию сока в ткань поджелудочной железы, инициируя процесс ее «самопереваривания» и усиливая тем самым процесс повреждения. Хроническое воспаление характеризуется сменяющимися с различной периодичностью процессами повреждения ткани поджелудочной железы с замещением погибших клеток рубцовой тканью.
В некоторых случаях хронический панкреатит может протекать без выраженного повреждения ацинарных клеток. В таких случаев прогрессирование заболевания в основном происходит за счет разрастания соединительной (рубцовой) ткани, «вытесняющей» железистые клетки.
В случае хронического воспаления, характеризующегося постепенным замещением ацинарных клеток рубцовой (соединительной) тканью, снижается выделение пищеварительных ферментов в тонкую кишку, что затрудняет процесс переваривание и всасывание пищи. Это состояние называется внешнесекреторной недостаточностью поджелудочной железы. При прогрессировании воспалительно-рубцовых изменений поджелудочной железы к внешнесекреторным нарушениям присоединяются эндокринные (сахарный диабет) - из-за снижения численности инсулин-секретирующих клеток.
Клинические проявления
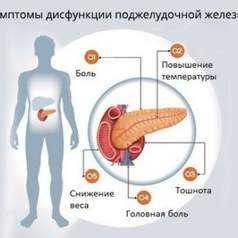
Основным проявлением воспаления поджелудочной железы, как острого, так и хронического, является боль. Ею, как правило, дебютирует панкреатит, именно она является причиной утраты трудоспособности страдающих этим заболеванием пациентов, определяя необходимость в амбулаторном, а нередко (в первую очередь при остром воспалительном процессе) и стационарном лечении.
В настоящее время специалисты объясняют появление боли следующими причинами:
- расширение панкреатических протоков вследствие их закупорки «пробками» и конкрементами с повышением внутрипротокового давления
- раздражение болевых рецепторов находящимися вне протоков пищеварительными ферментами, и биологически активными веществами, образующимися в очаге воспаления
- растяжение капсулы поджелудочной железы вследствие воспалительного отека и/или
- образования внутри органа полостных образований (так называемых псевдокист), которые могут достигатьгигантских размеров
Наиболее часто появлению боли при панкреатите предшествует прием алкоголя, переедание (жирная, жареная, мясная пища), особенно в вечернее и ночное время. Более редкими пусковыми факторами являются травмА, приступ желчной колики, избыточная активность паращитовидных желез (так называемый гиперпаратиреоидный криз).
Боль чаще всего локализована верохней части живота, вокруг пупка. Ее интенсивность зависит от степени выраженности воспалительного процесса, а потому при остром панкреатите боль имеет наибольшую интенсивность. Типичным свойством боли при панкреатите является ее опоясывающий характер, когда она ощущается не только в животе, но и в спине. Как правило, боль достаточно острая, однако практически никогда она не бывает кратковременной или перемежающейся (коликообразной). Боль усиливается после еды, приема алкоголя, в положении лежа на спине. Некоторое облегчение моет быть достигнуто при отказе от приема пищи, прикладывании резервуара со льдом на живот на околопупочную область больше слева, или принятии пациентом коленно-локтевого положения.
Лекарственные препараты (см. ниже) также могут снижать интенсивность и даже устранять боль. При хроническом панкреатите продолжительность боли может достаточно широко варьировать от нескольких дней, до нескольких недель. При ощупывании живота в околопупочной линии слева от средней линии у пациента возникает боль, при том, что живот остается мягким и напряжение мышц брюшного пресса, как правило, отсутствует. Специалисты считают, что по мере увеличения давности хронического панкреатита (более 10 лет) частота появления боли и ее интенсивность снижаются, переходя в части случаев в чувство дискомфорта.
Наряду с болью у пациента с панкреатитом могут возникать чувство тяжести в животе, его вздутие, тошнота. Не приносящая облегчение рвота может встречаться как при остром панкреатите, так и при обострении хронического. Еще одним проявление панкреатита может быть понос (диарея), появление которого провоцирует (усиливает) прием пищи.
Воспалительный процесс в поджелудочной железе может осложниться ее разрушением (некрозом), образованием заполненной панкреатическим соком, остатками погибших клеток полости (псевдокисты), желтухой (нарушение оттока желчи из печени вследствие сдавления общего желчного протока увеличенным вследствие воспаления железой), скоплением жидкости в брюшной полости (асцитом).
Диагностика
Базируется на сопоставлении клинических проявлений заболевания, данных лабораторных и инструментальных методов исследования.
В случае выраженной активности воспаления в поджелудочной железе в клиническом анализе крови может определяться повышение лейкоцитов с увеличением содержания палочкоядерных и более юных форм (так называемый лейкоцитоз со сдвигом лекоцитарной формулы влево). Если эти изменения соотносятся с интенсивным болевым синдромом – это расценивается как неблагоприятный диагностический признак и требует особого внимания специалистов, поскольку может быть следствием массивного разрушения поджелудочной железы, что само по себе является жизненно опасным состоянием.
Увеличение содержания в крови ферментов, которые вырабатываются поджелудочной железой, в большей степени характерно для острого воспаления, тогда как при хроническом - указанные показатели могут не отличаться от нормативных значений здорового человека.
Диагностика внешнесекреторной недостаточности поджелудочной железы базируется на исследовании анализа кала (копрограмма), определении в нем ферментов (химотрипсина, эластазы). Уровень глюкозы крови натощак, а также изменения этого показателя в ответ на стандартную углеводную нагрузку, а также определение гликозилированного гемоглобина используется в диагностике эндокринной недостаточности поджелдуочной железы.
Среди инструментальных методов наибольшую диагностическую значимость имеют следующие методы:
- компьютерная томография (КТ)
- эндоскопическое (!) ультразвуковое исследование (УЗИ), тогда как традиционное УЗИ в диагностике заболеваний поджелудочной железы имеет гораздо более низкую информативность
- эндоскопическая ретроградная панкреатография (введение рентгенконтрастного вещества через дуоденоскоп в протоковую систему поджелудочной железы).
Потенциально возможно также использование ядерно-магнитно-резонансной (ЯМР) томографии, обладающей более высокой, нежели КТ, разрешающей способностью, но и более дорогостоящей.
Компьютерная томография, ЯМР-томография, эндоскопическое УЗИ способны обнаружить увеличение размеров поджелудочной железы или ее частей, участки ее уплотнения (кальцификаты), псевдокисты (у каждого четвертого пациента с хроническим панкреатитом), опухоли.
Эндоскопическая ретроградная панкреатография высоко информативна в оценке состояния протоковой системы поджелудочной железы, а также в диагностике псевдокисты.
Лечение
Тактика лечения воспалительных заболеваний поджелудочной железы в значительной степени определяется характером протекающего в ней воспалительного процесса.
Пациента с острым панкреатитом должны лечить хирурги, поскольку весьма высока вероятность (при отсутствии улучшения от медикаментозного лечения) оперативного вмешательства.
Основной задачей лечения является устранение массивной гибели клеток поджелудочной железы в результате саморазрушения собственными ферментами. А потому следует максимально подавить их образование и снизить активность.
Основными направлениями, используемыми для выполнения этой задачи и устранения связанной с разрушением поджелудочной железы боли, являются:
- диетические ограничения (прежде всего жиры, алкоголь), вплоть до голода в течение нескольких дней;
- воздействие физических методов (холод) на околопупочную обслать больше слева от средней линии живота и соответствующий участок спины;
- назначение медикаментозных препаратов (ненаркотических, а в тяжелых случаях наркотических анальгетиков, ферментных препаратов – дигестивов, ссоматостатина и некоторых других);
- хирургическая помощь, в том числе с применением современных малотравматичных эндоскопических методов.
При остром панкреатите в первую очередь вводят более сильно действующие препараты, как, например, соматостатин или его синтетический аналог октреотид, подавляющие активность поджелудочной железы.
В случае хронического панкреатита чаще начинают с лечения большими дозами (8-12 и даже более таблеток) пищеварительных ферментов (панкреатин, мезим-форте и др.). В комбинации с ними назначают блокаторы протонового насоса (омепразол, пантопразол, эзомепразол, рабепразол, ланзопразол). Возможен дополнительный прием обладающего противовоспалительным эффектом парацетамола.
Отсутствие анальгизирующего эффекта от указанных групп препаратов может быть основанием для назначения более мощных анальгетиков.
Некогда весьма любимый пациентами и некоторыми врачами апротинин (контрикал, гордокс) не подтвердил свою эффективность как в блокировании воспалительного процесса в поджелудочной железе, так и в устранении болевого синдрома.
Неэффективность лекарственного лечения болевого синдрома является поводом для обсуждения с врачом необходимости проведения эндоскопических хирургических методов лечения.
Поскольку у пациента с хроническим панкреатитом, особенно «со стажем» выраженность боли незначительна, а все проявления заболевания сводятся к нарушению секреции поджелудочной железой пищеварительных ферментов, реже – инсулина, лечение в основном направлено на «разгрузку» органа за счет диетических ограничений и восполнение недостатка пищеварительных ферментов и/или инсулина извне.
Основные принципы режима и рациона питания:
- частое (интервалы не более 4 часов) дробное (небольшими) порциями
- избегать избыточного приема пищи, особенно в вечернее и ночное время
- ограничение приема жирных, жареных копченых блюд
- полный отказ от алкоголя
- советоваться с врачом по всем вопросам, касающимся расширения пищевого рациона и/или изменения режима питания
Лекарственная терапия базируется на использовании пищеварительных ферментов (см. выше). Их достаточно много и между собой они различаются лишь количеством содержащейся в них липазы (фермента, расщепляющего жиры) и дополнительными ингредиентами (животной желчью, ферментами желудка).
Эти препараты должны приниматься во время еды. Количество таблеток или капсул на прием может широко варьировать от 1 до 3-4, в зависимости от объема и состава пищи. В наибольшей степени ферментные препараты показана при приеме пищи, богатой жирами (в их переваривании поджелудочная железа играет ключевую роль), в меньшей степени белками. При приеме исключительно углеводной пищи доза ферментов может снижена или даже пропущена.
Для повышения переваривающей способности переваривающих ферментов они принимаются с блокаторами протонового насоса (создают щелочную реакцию в верхних отделах пищеварительного тракта, благоприятствуя тем самым действию ферментов). Простым критерием устранения нарушения секреторной функции поджелудочной железы пищеварительными ферментами является исчезновение поноса и нормализация массы тела (при выраженном нарушении секреции поджелудочной железой пищеварительных ферментов – она может снижаться).
При появлении признаков сахарного диабета (жажда, снижение аппетита, массы тела, сухость во рту) и подтверждении клинических данных повышением глюкозы крови натощак – необходима консультация эндокринолога, который должен решить вопрос о целесообразности назначения заместительной терапии инсулином.