Неотъемлемым компонентом лечения диспепсии независимо от причины ее развития является модификация режима жизни и питания, коррекция пищевого рациона. Эти рекомендации совсем просты и по своему банальны, но именно от того, насколько пациент сможет их выполнить во многом зависит эффективность лекарственного лечения, а иногда даже его целесообразность.
Вот основные положения:
- Питание должно быть частым (каждые 4-5 часов), но небольшими (дробными) порциями. Переедание, особенно в вечернее и ночное время, как и длительное голодание полностью исключаются.
- Прием пищи должен проходить в спокойных условиях, без сильных внешних раздражителей (например, эмоциональный разговор) и не сочетаться с такими действиями как чтение, просмотр телепередач и т.п.
- Людям, страдающим диспепсией, следует отказаться от курения (в том числе пассивного!!!) либо, что менее эффективно, ограничить его. Нельзя курить натощак (традиционный «завтрак» для многих социально активных людей - сигарета и чашка кофе - недопустим).
- Если пациент торопится, ему следует воздержаться от еды или же употребить небольшое количество жидкой пищи (например, стакан кефира и печенье), не содержащей в большом количестве жиры и белки.
- Быстрый прием пищи, разговоры во время еды, курение, особенно натощак – все это часто является причиной скопления газа в желудке (аэрофагия) с появлением вздутия живота, отрыжки воздухом, ощущения переполнения желудка.
- Учитывая, что жидкая пища легче поступает из желудка в двенадцатиперстную кишку (см. выше) она должна быть обязательно в пищевом рационе (первые блюда, лучше супы на воде или нежирном бульоне, другие жидкости). Не желательно использование при приготовлении первых блюд, другой пищи пищевых концентратов и других продуктов, содержащих даже разрешенные стабилизаторы и консерванты.
- Пища не должна быть очень горячей или очень холодной.
- В период появления симптомов диспепсии исключаются из рациона или существенно ограничиваются блюда, изготовленные с добавлением томатных паст, в том числе борщ, пицца, изделия из сдобного теста, риса, в первую очередь плов, сладкие компоты и соки, шоколад и другие сладости, овощи и фрукты в сыром виде, крепкий чай, кофе, в особенности растворимый, газированные напитки.
- Если в пищевом рационе присутствовали мясные продукты, особенно жирные, пациенту не следует в этот прием пищи употреблять молочные продукты, в первую очередь, цельное молоко.
Представленные правила нельзя воспринимать как догму, возможны отступления как в сторону их ужесточения, так и смягчения. Главная задача – уменьшить раздражающее/повреждающее действие (механическое или термическое) на слизистую оболочку желудка самой пищи, соляной кислоты, желчи, забрасываемой из двенадцатиперстной кишки в желудке при больших перерывах между едой, лекарствами и т.д. Последнее замечание особенно важно, а потому, прежде чем начать лечение диспепсии пациенту следует с врачом возможность связи появления данного синдрома с приемом лекарственных препаратов.
В случае если в основе диспепсии лежат функциональные нарушения процесса эвакуации пищи из желудка в большинстве случаев достаточно именно коррекции режима жизни и питания, пищевого рациона для устранения проявлений данного синдрома. Малого того, лекарственные препараты (например, антациды, антагонисты Н2рецепторов), которые призваны уменьшить/устранить диспепсию, могут, при необоснованном назначении и нерациональном применении, усилить ее проявления.
Варианты лекарственной терапии диспепсии во многом зависят от того, заболевания, которое обусловило ее появление.
Так причина хронического гастрита с локализацией воспаления в выходном (антральном) отделе желудка (чаще всего Helicobacter pylori или рефлюкс желчи) определяет и варианты лекарственного лечения.
При доказанной (см. выше) бактериальной природе гастрита, в соответствии с международными стандартами (Маастрихский консенсус-2, 2000), пациенту с диспепсией может быть назначена (как минимум на 7 дней) антимикробная терапия двумя антибактериальными препаратами (в различных комбинациях кларитромицин, амоксициллин, метронидазол, тетрациклин, реже некоторые другие) и одним из блокаторов протонового насоса (омепразолом, ланзопразолом, пантопразолом, рабепразолом, эзомепразолом). Эта же схема используется и в лечении язвенной болезни.
Несмотря на высокую вероятность исчезновения Helicobacter pylori из желудка после такого лечения, проявления диспепсии могут сохраняться, что потребует продолжения лечения, но уже только блокатором протонового насоса или его комбинации с сукральфатом или антацидами (маалокс, альмагель, фосфолюгель и др.) ситуационно - через 2 часа после еды, если следующий прием пищи будет нескоро, перед сном.
Обязательным условием назначения блокатора протонового насоса является его прием за 30 минут до первого прима пищи!
Возможен, но не всегда обязателен, второй прием препарата (чаще во второй половине дня, через 12 часов и тоже натощак). Менее выраженным блокирующим действием на секрецию соляной кислоты в желудке обладают антагонисты Н2 рецепторов (циметидин, ранитидин, фамотидин, низатидин, роксатидин). Они также как блокаторы водородного насоса способны устранять проявления диспепсии.
При рефлюксном гастрите назначаются все те же блокаторы протонового насоса в комбинации с антацидами или сукральфатом. Антациды или сукральфат принимаются как и при хроническом Helicobacter pylori индуцированном гастрите: ситуационно - через 2 часа после еды, если следующий прием пищи будет нескоро и обязательно перед сном (защита слизистой желудка от повреждающего действия желчи, вероятность попадания которой в желудок ночью выше).
Еще в лечении рефлюксного хронического гастрита могут использоваться урсодиоксихолевая кислота (2-3 капсулы перед сном) или же так называемые прокинетики (метоклопрамид, домперидон, цизаприд), препараты, которые усиливают сократительную способность мускулатуры пищеварительного тракта, в том числе и пилорического сфинктера. Благодаря этому эффекту прокинетики не только облегчают опорожнение желудка, но и уменьшают вероятность попадание в него желчи. Они назначаются за 30 минут до еды и перед сном. Их прием нежелателен лицам, работа которых связана с безопасностью движения, требует точных координированных действий, поскольку имеется вероятность тормозного влияния на деятельность головного мозга. Выявленная у цисаприда способность отрицательно влиять на сердечную деятельность (повышает вероятность развития небезопасных нарушений сердечного ритма) требует осторожного использования данного препарата, а возможно и других прокинетиков у кардиологических пациентов (предварительно должна быть снята ЭКГ – при наличии признаков удлинения интервала QT) цисаприд противопоказан.
Еще одним препаратом, который используется для устранения такого проявления диспепсии, как вздутие живота, является симетикон (эспумизан). Его лечебное действие достигается за счет снижения поверхностноог натяжения жидкости в пищеварительном тракте. Препарат может применяться как самостоятельно, так и в сочетании с антацидами.
В тех случаях, когда диспепсия возникла у пациента с сахарным диабетом, почечной или печеночной недостаточностью - основной задачей является уменьшение проявлений этих заболеваний и состояний.
Так при сахарном диабете диспепсия в основном появляется при плохом контроле за уровнем глюкозы в крови (натощак и через 2 часа после еды). Поэтому для устранения диспепсии следует скорректировать лечение сахароснижающими препаратами. Для этого следует обратиться к врачу. Имеется несколько вариантов, какой из них следует выбрать –местно решают пациент и врач.
Если пациент принимает инсулин - нет проблем, под контролем гликемического профиля (определение несколько раз в течение суток уровня глюкозы) подбирается адекватная доза инсулина, так чтобы уровень глюкозы крови натощак не превышал 7,0 ммоль/л, а лучше был ниже 6,0 ммоль/л. Несколько сложнее со снижающими глюкозу крови таблетированными препаратами. Многие из них сами могут вызвать диспепсию, поэтому таким пациентам следует согласовать со своим врачом целесообразность замены препарата, либо, пусть даже временно, до нормализации глюкозы, перейти на инсулин. После достижения целевого уровня глюкозы - возможен обратный переход (опять же под контролем гликемического профиля) на таблитированные препараты.
Гораздо сложнее бороться с диспепсией у пациентов с почечной или печеночной недостаточностью, поскольку это необратимые состояния. Наряду с мероприятиями по замедлению их прогрессирования обеспечивается максимально возможный щадящий для желудка режим жизни и питания (см. выше), уменьшающий вероятность его повреждения.
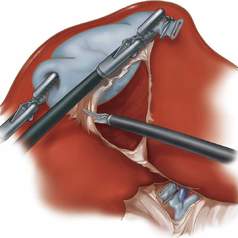
Если в основе нарушения эвакуации пищи из желудка лежит сужение выходного отдела опухолью или рубцовой тканью, образующейся при заживлении язв пилорического канала или луковицы двенадцатиперстной кишки, лекарственная терапия не эффективна. В таких случаях должно проводиться хирургическое лечение.