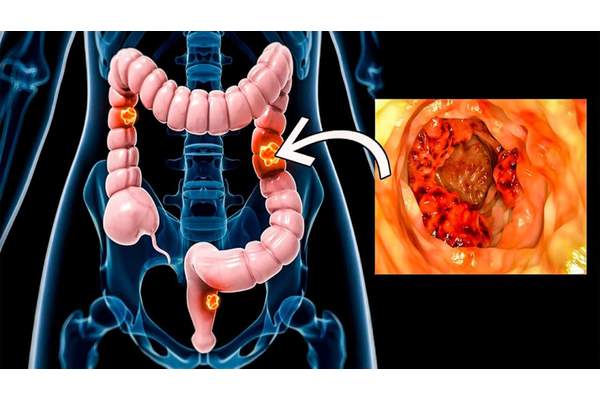
Рак толстой и прямой кишок, далее колоректальный рак, занимает второе место среди причин смертности от онкологических заболеваний в США. Ежегодно от него умирает около 55 тыс. человек. Важно и то, что за такой же период регистрируется еще 138 тыс. новых случаев колоректального рака.
Колоректальный рак чаще встречается у людей пожилого и старческого возраста, но может развиваться и у более молодых пациентов, особенно с наследственной предрасположенностью к данной форме рака. Половых различий для колоректального рака не выявлено.
Чаще всего колоректальный рак развивается из полипа (доброкачественного образования стенки кишки), который со временем озлокачествляется. Именно поэтому основной задачей является ранняя диагностика полипов толстой, прямой кишок и их своевременное удаление.
В настоящее время во многих цивилизованных странах разработана и активно проводится программа профилактики и ранней диагностики колоректального рака, призванная снизить заболеваемость и смертность от этой грозной патологии.
Наряду с повышением качества диагностики и совершенствованием методов лечения колоректального рака огромное внимание уделяется образованию населения, созданию у него правильного представления о причинах развития заболевания, методах его диагностики, лечения и профилактики. И такой подход уже дает положительные результаты. Относительно недавно в New England Journal of Medicine были опубликованы данные, согласно которым более 90% жизней людей сохраняются в случае ранней диагностики колоректального рака.
Поэтому полагаем, что составленная на основе рекомендованных для пациентов данных Американской гастроэнтерологической ассоциации, статья будет полезной и нашей аудитории.
Кто имеет повышенный риск развития колоректального рака?
Лица старше 50 лет независимо от пола. Увы, последнее время наблюдается увеличение частоты встречаемости заболевания у пациентов уже после 40 лет, что, вероятно, в скором времени потребует пересмотра некоторых положений программ ранней диагностики и профилактики колоректального рака. Более высокую вероятность его развития имеют пациенты, страдающими воспалительными заболеваниями толстой кишки (прежде всего, неспецифический язвенный колит), с семейной предрасположенностью к данной форме рака и/или имеющие полипы толстой кишки, а так же ранее прооперированные по поводу рака.
Какие клинические проявления колоректального рака?
- Боль в животе, наиболее часто обусловленная избыточным накоплением в толстой кишке газа
- Кровь в кале (может быть как перемешена с калом, так и быть сверху него, второе чаще при раке прямой кишки, но встречается и при геморрое)
- Запор или понос
- Чувство неполного опорожнения толстой кишки
К сожалению, проявления рака неспецифичны, а потому наличие того или иного симптома не может быть доказательством заболевания, тогда как их отсутствие – не исключает его наличие.
Что же делать, что бы вовремя выявить это грозное заболевание?
Специалистами доказано, что наиболее действенным методом, позволяющим выявить колоректальный рак на ранней стадии, является регулярное скрининговое (просеивающее) обследование.
Кто подлежит скрининговому обследованию в отношении колоректального рака?
Все лица, независимо от пола, старше 50 лет. В качестве методов диагностики рекомендуется проводить:
- ежегодное исследование кала на скрытую кровь (в развитых странах доступен для самостоятельного использования пациентом в домашних условиях)
- осмотр каждые 3-5 лет гибким оптическим прибором, созданным на основе волоконной оптики и позволяющим осматривать полые внутренние органы, в данном случае прямую и прилежащую к ней сигмовидную кишку (сигмоскоп) для обнаружения полипов и ранней стадии колоректального рака.
- ежегодная колоноскопия проводиться аналогичным сигмоскопу, но более длинным прибором, позволяющим осмотреть всю толстую кишку; исследование показано прежде всего пациентам, имеющим высокий риск развития колоректального рака (см. выше).
Предложенный подход в большинстве случаев позволяет выявить раннюю форму колоректального рака и провести его радикальное оперативное лечение.
Современные подходы по профилактике колоректального рака
Воздействие на генетические предрасполагающие к развитию колоректального рака факторы является хотя и перспективной, но пока неосуществимой задачей. Поэтому в настоящее время специалисты сконцентрировали свое внимание на мероприятиях, уменьшающих вероятность повреждения стенки толстой и прямой кишок и/или подавляющих активность воспалительного процесса в ней.
Понятно, что запоры, увеличивающие время контакта содержащих токсические вещества каловых масс со слизистой оболочкой кишки, могут повышать не только вероятность воспалительных изменений в ней, но и способствовать возникновению трещин и других повреждений. Поэтому профилактика или устранение запоров многими специалистами рассматривается как неотъемлемый компонент профилактики колоректального рака.
Что же понимают под запором?
Запор – это отсутствие опорожнения кишечника более 48 часов или наличие менее трех дефекаций в течение недели. Дополнительными критериями запора является выделение фрагментированного плотного кала, ощущение растяжения давления в кишке, чувство неполного ее опорожнения. Нередко запоры сопровождаются вздутием живота, мигрирующей коликообразной болью в нем.
Следует помнить, что запоры могут развиваться вследствие приема бесшлаковых (рафинированных продуктов), мяса, некоторых лекарств (железосодержащих, антацидов, анальгетиков, особенно наркотических, некоторых гипотензивных (снижающих артериальное давление) средств (например, мочегонные, блокаторы кальциевых каналов), устраняющих спазм и психотропных препаратов). Малоподвижный образ жизни, потребление небольшого количества жидкости, стрессы также способствуют развитию запоров. Кроме того, запоры могут быть проявлением эндокринных заболеваний, чаще всего сахарного диабета и гипофункции щитовидной железы (микседема).
Как избежать запоров или эффективно и безопасно устранить их?
Решение этой проблемы базируется на трех основных положениях:
- ежедневное потребление достаточного (не менее 1350-1800 мл) жидкости, лучше воды
- регулярная (не мене 5-6 раз в неделю) физическая активность (не менее 40 минут в день)
- диета, богатая пищевыми волокнами растительного происхождения
Не сложно заметить, что в предложенной схеме отсутствуют так любимые пациентами слабительные препараты. Принял таблетки (капли, сироп, порошок и т.д.) и все впорядке. Только все ли?
Итак, все по порядку.
Поскольку именно в толстой кишке происходит основной процесс всасывания жидкости, ее ограничение приведет к повышению плотности кала, а значит и затруднению его выведения. В тех случаях, когда пациент страдает кардиологическими заболеваниями, при которых потребление большого количества жидкости может привести к повышению артериального давления, увеличению нагрузки на сердце, рекомендуется, как никогда, контролировать прием поваренной соли на нижней границе допустимой нормы. Это мероприятие в большинстве случаев позволяет избежать усугубления кардиологических проблем.
Повышение двигательной активности – как средство борьбы с запорами, хорошо известно многим специалистам и пациентам. Предпочтение должно отдаваться ходьбе или бегу трусцой, игровым видам спорта, упражнениям по укреплению мышц брюшного пресса.
Но конечно же, вышеназванные мероприятия должны дополняться специальной, богатой растительными волокнами, диетой. Различают растворимые и нерастворимые растительные волокна. Первые (например, овсяные отруби и входящий в состав многих слабительных psyllium, или блошинник) подвергаются гидролизу (переваривариванию) населяющими толстую кишку бактериями (нормальной флорой) с образованием осмотически активных (тянущих на себя воду) соединений. Кроме того, растворимые растительные волокна способствуют снижению уровня холестерина крови. Нерастворимые волокна (пшеничные отруби, зерна злаковых, кожура многих фруктов, например яблок, груш) не подвергаются воздействию ни пищеварительных соков организма, не бактериальной флоры и в неизменном виде выводятся из организма.
В чем же польза растительных волокон при запорах?
Благодаря своим свойствам они повышают массу кала, стимулируют перистальтику (сокращение) кишечника, облегчая тем самым его опорожнение.
Сколько следует потреблять растительных волокон?
Суточное потребление растительных волокон для лиц, страдающих запорами, и обеспечивающее профилактический эффект в отношении колоректального рака должно составлять в среднем 30-35 грамм. Большинство растительных продуктов содержит растительные волокна. Предпочтение должно отдаваться изделиям из злаковых грубого помола. Помните, что в нешлифованном (коричневом) рисе содержится в три раза больше растительнвых волокон, чем в шлифованном (белом) рисе. Но самым богатым источником растительных волокон являются отруби из различных злаковых культур. Они добавляются в пищевые продукты и продается отдельно. Во втором случае отруби могут дозировано произвольно добавляться в запеканки и другие любимые пациентом блюда. Тем самым можно легко дозировать ежедневное поступление в организм растительных волокон.
Кроме того в аптечной сети имеется в наличие большое количество коммерческих пищевых добавок, содержащих пищевые растительные волокна, чаще всего в виде psyllium, метил целлюлозы (methyl cellulose) и поликарбофила (polycarbophil). Их приобретение не требует рецепта, а потому доступно любому пациенту.
Полезным является потребление в пищу естественных (натуральных) слабительных, к которым принято относить сливы, абрикос, инжир, различные разновидности капусты, в том числе и квашеной, зелень.
А что же другие слабительные?
Современная медицина рекомендует избегать слабительных, содержащих антракоиды сены, бисакодил (весьма популярные до сих пор на постсоветском пространстве слабительные препараты). Они не только вызывают эффект привыкания и требуют постоянного повышения дозы при постоянном приеме, но и часто вызывают неприятные болевые ощущения в животе. Мало того, требует дальнейшего изучения и влияние этих препаратов на генетический аппарат клеток. Что касается слабительных в свечах или виде микроклизм, то они рекомендованы лишь пациентам с тяжелыми упорными запорами, которые не поддаются лечению ранее названными средствами.
В большинстве случаев соблюдение вышеназванных рекомендаций позволяет не только избежать или устранить запоры, но и снизить вероятность развития колоректального рака.
К перспективным, изучаемым в настоящее время методам профилактики колоректального рака относят:
- регулярный прием малых доз аспирина (ну просто панацея, а не препарат!?) или нестероидных противовоспалительных препаратов, селективно подавляющих активность провоспалительного фермента циклооксигеназы 2 (так называемых селективных ингибиторов ЦОГ2 – целикоксиба, роксикоксиба и др.)
- регулярный прием омега-3 жирных кислот
Поскольку указанные подходы находятся в настоящее время на стадии изучения, они не могут быть пока рекомендованы для широкого использования пациентами